
~0歳からできる予防的アプローチ~
「うちの子、いつも口が開いている」「食べるのが遅くて心配」「歯ならびが悪くなりそう」――こんな悩みを抱えていませんか?
近年、子どものむし歯は統計上減少傾向にあります。
一方で、実臨床上で歯ならびや『食べる・話す・呼吸する』など口の機能について心配される保護者の方が増えている印象があります。(※相談件数の全国統計は本記事作成時点では確認できません)
実は歯ならびや顎の成長には遺伝的要因もありますが、口呼吸や口腔習癖(指しゃぶり等)などの環境因子と関連することが報告されています。
生活の中で調整できる要因もあるため、早めに気づいて整えることが予防的に重要です。
この記事でわかること:
- 口の機能が十分に育たないサインと原因
- 年齢別に家庭でできる予防的な取り組み
- 歯科医院で相談したほうがよいタイミング
- 食事や姿勢など、今日から見直せるポイント
なぜ歯ならびが悪くなるのか?
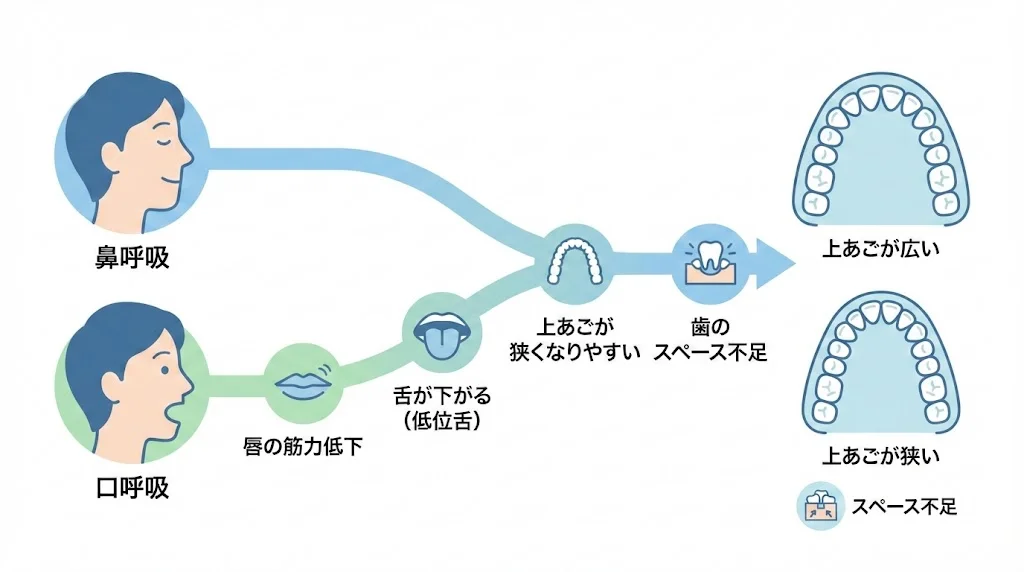
口呼吸(お口ポカン)が引き起こす連鎖
歯ならびが悪くなる大きな原因の一つが口呼吸です。人間は本来、鼻で呼吸する生き物ですが、鼻炎や癖で口呼吸になると、次のような悪循環が起こります:
- 唇の筋肉が緩む:口が開いているため、前歯を外から押さえる力が弱まる
- 舌の位置が下がる(低位舌):口呼吸のために舌が本来の位置(上あごの天井部分)から離れ、下あごの中に落ち込む
- 上あごが育たない:舌が上あごを内側から押す力が働かず、上あごが狭くなる
- 歯が並ぶスペースが足りなくなる:結果として、歯がガタガタに並んだり、出っ歯になったりする
姿勢との関係
猫背で頭が前に出ている姿勢では、下あごが後ろに引かれ、気道が狭くなります。すると呼吸がしづらくなり、口呼吸になりやすくなります。
また、食事中に足がブラブラしていると踏ん張りがきかず、しっかり噛むことができません。足の裏が床についていることは、正しい飲み込みと噛む力を発揮するために重要です。
「口腔機能発達不全症」のサイン
2018年から、口腔機能発達不全症という病名が保険診療で認められるようになりました。これは、「食べる」「話す」「呼吸する」といった口の機能が、年齢相応に発達していない状態を指します。
こんなサインはありませんか?
- 食べるのが遅い、または早すぎる
- クチャクチャと音を立てて食べる
- 硬いものを嫌がる、丸飲みしている
- いつも口がポカンと開いている
- 4歳を過ぎても指しゃぶりが続いている
- 発音がはっきりしない
- いびきをかく
これらは口の機能がうまく育っていない可能性があり、放置すると歯ならびや顔の成長、全身の健康に影響する場合があります。
放置してよいケース・受診したほうがよいケース
経過観察でよい場合もある
- 上の前歯の隙間:永久歯の前歯が生えてきた時の隙間は、隣の歯が生えるにつれて自然に閉じることがあります(「みにくいアヒルの子時代」と呼ばれます)
早めに相談したほうがよいケース(赤旗サイン)
- 受け口(反対咬合):3歳児健診などで指摘された場合、自然に治る割合は高くないとされています(文献によると10%未満~16%程度)。特に舌の位置が原因の場合、早期の介入で改善する可能性があります
- 前歯の隙間:上唇小帯(上唇の裏のヒダ)が太くて歯の間に入り込んでいる場合や、過剰歯が埋まっている場合は自然には閉じません
- 乳歯の段階で隙間がない:永久歯が生えるスペースが足りなくなる可能性があります(乳歯列には「発育空隙」という隙間があるのが正常です)
- 4歳以降も続く指しゃぶり:歯ならびや骨格に変形をきたす可能性があります(開咬など)
年齢別・家庭でできること
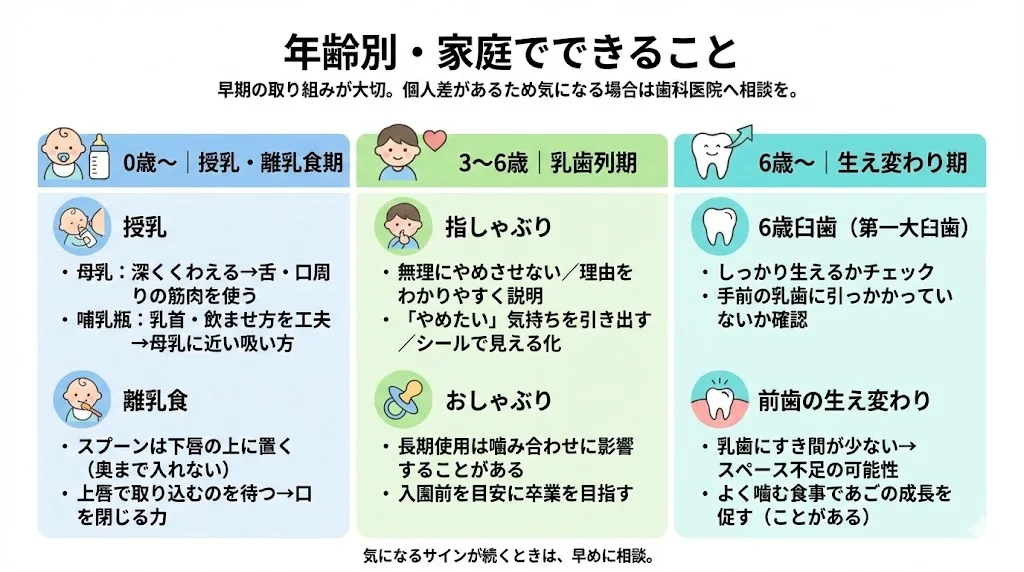
口の機能を育てる取り組みは、早ければ早いほど効果的です。ただし、お子さんの状態は個人差が大きいため、気になる点があれば歯科医院に相談してください。
【0歳~】授乳・離乳食期
授乳
- 母乳の場合、深くくわえさせることで舌や口周りの筋肉が鍛えられます
- 哺乳瓶の場合、乳首の選び方や飲ませ方で母乳に近い吸い方を促すことができます
離乳食
- スプーンを口の奥まで突っ込まず、下唇の上に置き、赤ちゃんが自分で上唇を下ろして食べ物を取り込むのを待ちます
- これにより口を閉じる力が育ちます
【3歳~6歳】乳歯列期
指しゃぶりへの対応
- 無理やり辞めさせるのではなく、「なぜ辞めたほうがいいか」を子どもに分かりやすく説明し、本人の「辞めたい」という意思を引き出すことが重要です
- カレンダーにシールを貼るなどの工夫も有効です
おしゃぶり
- 長期使用は噛み合わせを悪くする可能性があるため、幼稚園入園前には卒業を目指しましょう
【6歳~】生え変わり期
6歳臼歯(第一大臼歯)
- しっかり生えてくるか、手前の乳歯に引っかかっていないかを確認します
前歯の生え変わり
- 乳歯の時に隙間がなかった場合、永久歯が並ぶスペースが足りない可能性があります
- この時期にしっかり噛む食事で、あごの成長を促すことが重要です
「食べる機能」を育てる食事の工夫
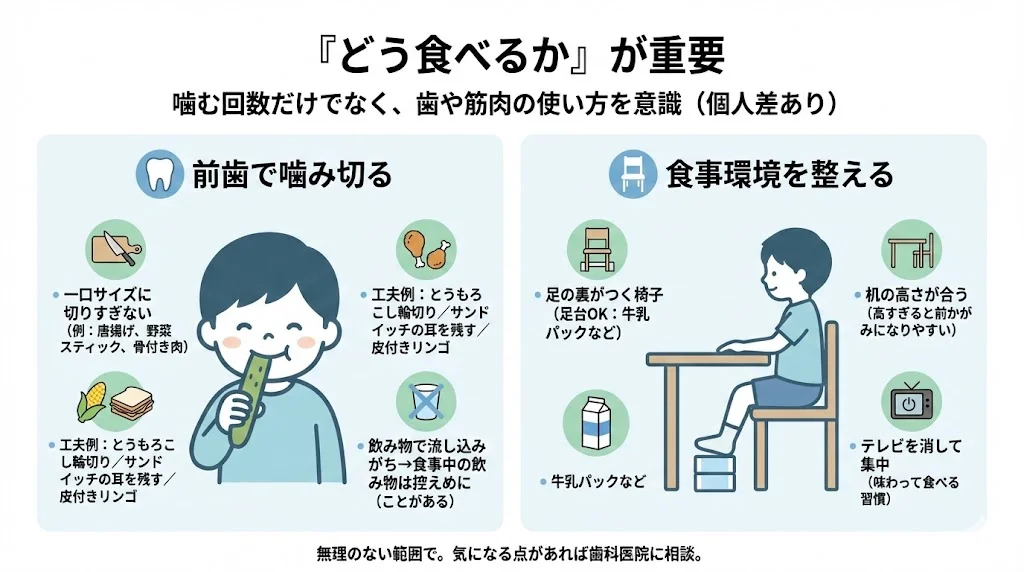
「どう食べるか」が重要
現代の食事は柔らかいものが多く、あまり噛まなくても飲み込めます。しかし、「どのように歯を使い、筋肉を活性化させて食べるか」が、あごや口の機能を育てる上で重要です。
前歯で噛み切る練習
あごの成長を促すには、前歯での咬断(噛み切り)が効果的です:
- 食材を一口サイズに切らず、唐揚げや野菜スティック、骨付き肉など、前歯で噛み切らないと食べられない大きさで出す
- とうもろこしを輪切りにする、サンドイッチの耳を残す、リンゴを皮付きで出すなど、少しの工夫で噛む回数が増えます
- 水やお茶で食べ物を流し込む癖がある場合、食事中の飲み物を控えめにし、よく噛んで唾液を出して飲み込むよう促します
食事環境の見直し
正しい姿勢で食べることは、口の機能を育てる第一歩です:
- 足の裏がつく椅子:足置き台(牛乳パックなどで作れます)を使い、足裏全体が床につくように調整
- 適切な机の高さ:机が高すぎるとお茶碗を持てず前かがみになりがちです
- 集中できる環境:テレビを消して食事に集中することで、味わって食べる習慣がつきます
家庭でできる口のトレーニング
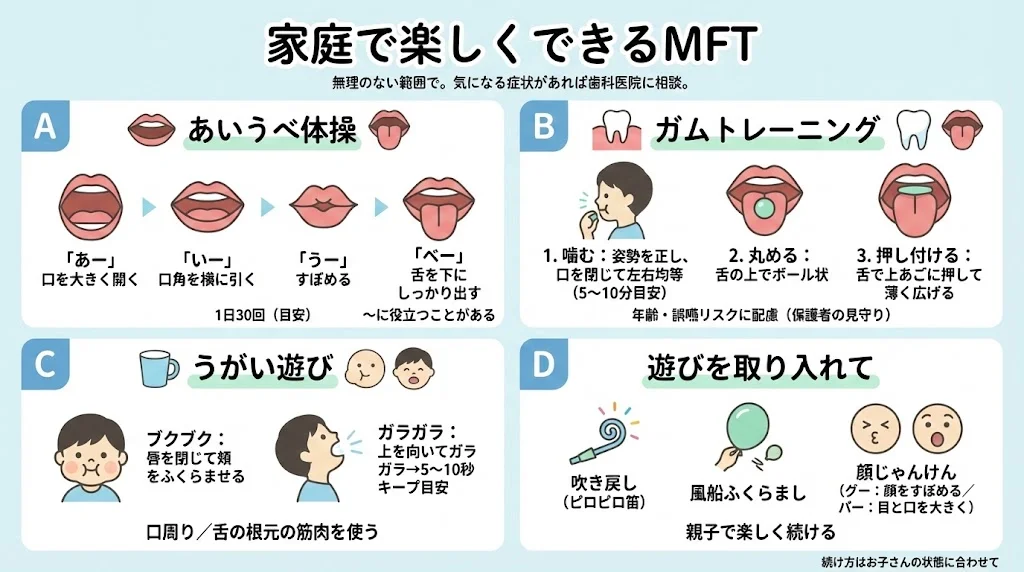
口の周りの筋肉や舌の筋肉を鍛えるトレーニングを、専門的にはMFT(口腔筋機能療法)と呼びます。家庭で楽しくできるものをご紹介します。
あいうべ体操
口を大きく動かして「あー」「いー」「うー」と言い、最後に「べー」と舌を思い切り下に出します。1日30セット(お風呂などで)行うことで、口呼吸の改善や舌の筋力アップに効果があるとされています。
ガムトレーニング
- 噛む:姿勢を正し、口を閉じて、左右の奥歯で均等にガムを噛みます(1日5~10分)
- 丸める:舌の上でガムをボール状に丸めます
- 押し付ける:丸めたガムを、舌の力で上あごの天井にグーッと押し付け、薄く広げます
うがい遊び
- ブクブクうがい:口に水を含み、唇をしっかり閉じて頬を膨らませます。口周りの筋肉を鍛えます
- ガラガラうがい:上を向いてガラガラとし、そのまま水を喉に溜めて5~10秒キープ。鼻呼吸を促進し、舌の根元の筋肉を鍛えます
遊びを取り入れて
- 吹き戻し(ピロピロ笛):口周りの筋肉を鍛えるのに適しています
- 風船膨らまし:強い腹圧と口を閉じる力が必要です
- 顔じゃんけん:「グー」で顔を縮め、「パー」で目と口を大きく開く。親子で楽しみながら表情筋を鍛えられます
歯科医院でできること
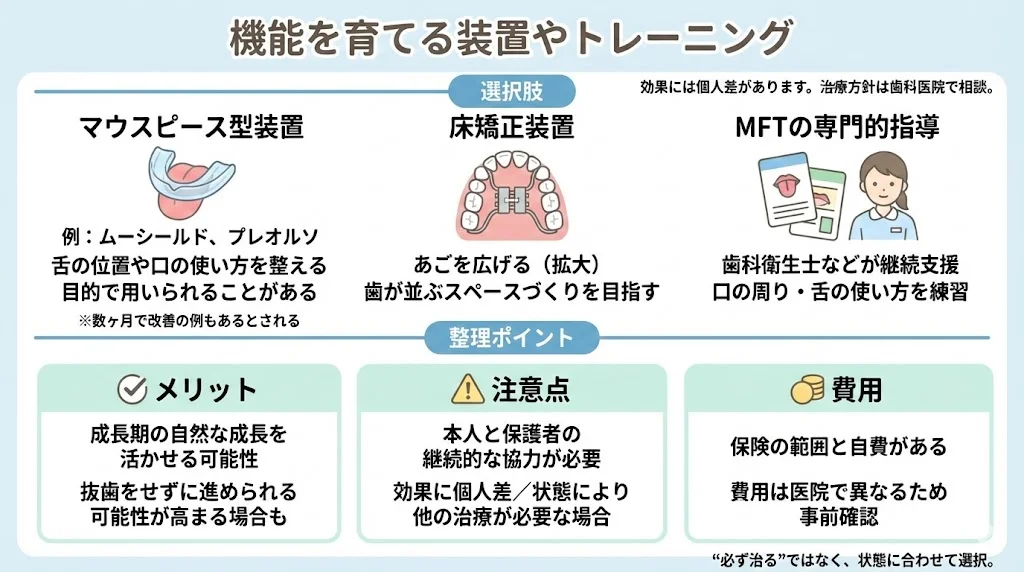
機能を育てる装置やトレーニング
- マウスピース型装置:受け口の場合、舌の位置を正す装置(ムーシールド、プレオルソなど)で数ヶ月で改善する例もあるとされています
- 床矯正装置:あごを広げる(拡大する)装置で、歯が並ぶスペースを作ります
- 口腔筋機能療法(MFT)の専門的指導:歯科衛生士などによる継続的なトレーニング指導
メリットと注意点
- メリット:成長期のお子さんの自然な成長を活かせる可能性があります。抜歯をせずに歯を並べられる可能性が高まる場合もあります
- 注意点:お子さん本人と保護者の継続的な協力が必要です。効果には個人差があり、状態によっては他の治療法が必要になる場合もあります
- 費用:保険診療の範囲と自費診療があります。費用は歯科医院によって異なるため、事前に確認してください
よくある質問(FAQ)
Q1. 指しゃぶりは何歳まで続けていいですか?
A. 文献によると、3歳頃までは生理的なものと考えられますが、4歳を過ぎても続くと歯ならびや骨格に影響が出る可能性があります。ただし、お子さんの状態により異なるため、気になる場合は歯科医院に相談してください。
Q2. 受け口は自然に治りますか?
A. 文献によると、自然治癒率は決して高くなく(10%未満~16%程度とされています)、放置すると治療が難しくなる場合があります。舌の位置が原因の場合、早期の介入で改善する可能性があるため、早めの相談をお勧めします。
Q3. 乳歯の歯ならびがきれいだと永久歯も大丈夫ですか?
A. 必ずしもそうとは限りません。乳歯列には「発育空隙」という隙間があるのが正常で、隙間がない場合は永久歯が並ぶスペースが足りなくなる可能性があります。
Q4. 柔らかいものばかり食べるとなぜ問題ですか?
A. 噛む回数が減ると、あごが十分に育たず、歯が並ぶスペースが足りなくなる可能性があります。前歯で噛み切る練習や、しっかり噛む食事が、あごの成長を促します。
Q5. 口呼吸を治すにはどうすればいいですか?
A. あいうべ体操やガラガラうがいなどのトレーニングが有効とされています。ただし、鼻炎などが原因の場合は耳鼻科の受診も必要です。口呼吸の原因はさまざまなため、まずは歯科医院で相談してください。
Q6. トレーニングはいつから始めればいいですか?
A. 文献によると、0歳からの取り組みが可能です。授乳や離乳食の段階から、口の機能を育てる工夫ができます。早ければ早いほど効果的とされていますが、何歳からでも始められます。
Q7. 食事中のテレビはなぜよくないのですか?
A. 食事に集中し、味わって食べることが、脳への刺激や口の機能を育てる上で重要です。テレビを消すことで、食べることに意識を向けやすくなります。
Q8. 上の前歯の隙間が気になります。
A. 永久歯の前歯が生えてきた時の隙間は、隣の歯が生えるにつれて自然に閉じることがあります。ただし、上唇小帯が太い場合や過剰歯がある場合は自然には閉じないため、レントゲンでの確認が必要です。
気になることがあれば、早めに相談を
「歯ならびが気になる」だけでなく、「食べるのが遅い」「飲み込めない」「いつも口が開いている」といった些細なことでも、歯科医院に相談してください。それは単なる癖ではなく、口の機能発達のサインかもしれません。
相談の仕方(一般的な例)
- 「子どもがいつも口を開けているのですが、何か問題がありますか?」
- 「食事が遅くて心配です。口の機能に問題があるのでしょうか?」
- 「歯ならびが悪くなりそうで心配です。今からできることはありますか?」
お子さんの成長は早く、適切な時期を逃すと対応が難しくなる場合もあります。「おかしいな?」と思ったら、早めに行動しましょう。かかりつけの歯科医院は、正しい知識を提供し、成長を見守る伴走者です。
参考文献
口腔機能発達不全症に関する基本的な考え方, 日本歯科医学会, 令和6年3月.
口腔機能低下症に関する基本的な考え方, 日本歯科医学会, 令和2年3月.
小児の口腔機能発達評価マニュアル, 日本歯科医学会 , 2018.
平成30年度診療報酬改定(歯科)資料 , 厚生労働省, 2018.
American Academy of Pediatric Dentistry. Policy on Pacifiers. Revised 2024
Doğramacı EJ et al., J Am Dent Assoc, 2016, 147(12):926-934.e6, DOI:10.1016/j.adaj.2016.08.018.
Zhao Z et al., BMC Oral Health, 2021, 21:108, DOI:10.1186/s12903-021-01458-7.
Lin et al., (mouth breathingと歯・顎顔面への影響のレビュー), 2022.
Huang WJ et al., Pediatr Dent, 1995, 17(3):171-179, PMID:7617490
種市梨紗, 北海道歯学雑誌, 2012, 32(2):104-113
歯科関係者のための食育支援ガイド, 日本歯科医師会, 2019.
※この記事は一般的な情報提供を目的としており、特定の診断や治療を推奨するものではありません。 歯の状態や適切な治療法は、実際の診察やレントゲン検査によって判断されます。変色やその他の症状が気になる場合は、必ず歯科医師の診察を受け、ご自身の状態に合った説明を受けてください。